AMH徹底解説
AMH徹底解説
低い=不妊
は誤解です。
AMHとは何なのか…?
不妊治療の病院に通院し出したら、
必ずといって良いほど検査するこのホルモン。
でも実際は、
正体が分からないまま
「数字」だけで不安に
なっている人が多い。
今日は、そんなAMHを徹底解説します🐈
AMHってそもそも何?
AMH(Anti-Müllerian Hormone)は
「抗ミュラー管ホルモン」と呼ばれ、
卵巣内にある卵胞から
分泌されるホルモンです。
日本語では
「卵巣予備能」と
呼ばれることもあります。
AMHは卵胞から分泌されるため、
分泌量から卵巣内の状態を推測
する指標として使われます。
ここで多くの人が勘違いしているのが
「AMH=残り卵子の数」だと思って、
AMHが低い
=卵子がもうすぐ無くなる
=すぐ体外受精しないと
…と。
でも実は、そのイメージ、
ちょっと違うんです。
AMHが反映しているのは、
卵子数そのもの(原始卵胞)ではなく、
成長途中の卵胞
(前胞状卵胞)が中心です。
卵胞の成長段階
について。
AMHを正しく理解するために、
卵胞の成長段階を簡単に整理します。
卵子は「原始卵胞」という状態で
卵巣内に保存され、
約半年かけて排卵まで成長します。
AMHは「前胞状卵胞」
から分泌されるホルモンです。
つまり、
原始卵胞(体に残された卵子の総量)
そのものを直接測っているわけではない、
ということ。
原始卵胞
休眠している卵胞。この状態で一生分の卵子を保存している。
前胞状卵胞
原始卵胞から成熟卵胞へ発育する成長過程の状態。
胞状卵胞
月経初期に見える卵胞。その周期に排卵する可能性がある卵胞。
成熟卵胞
排卵直前まで成長した卵胞。
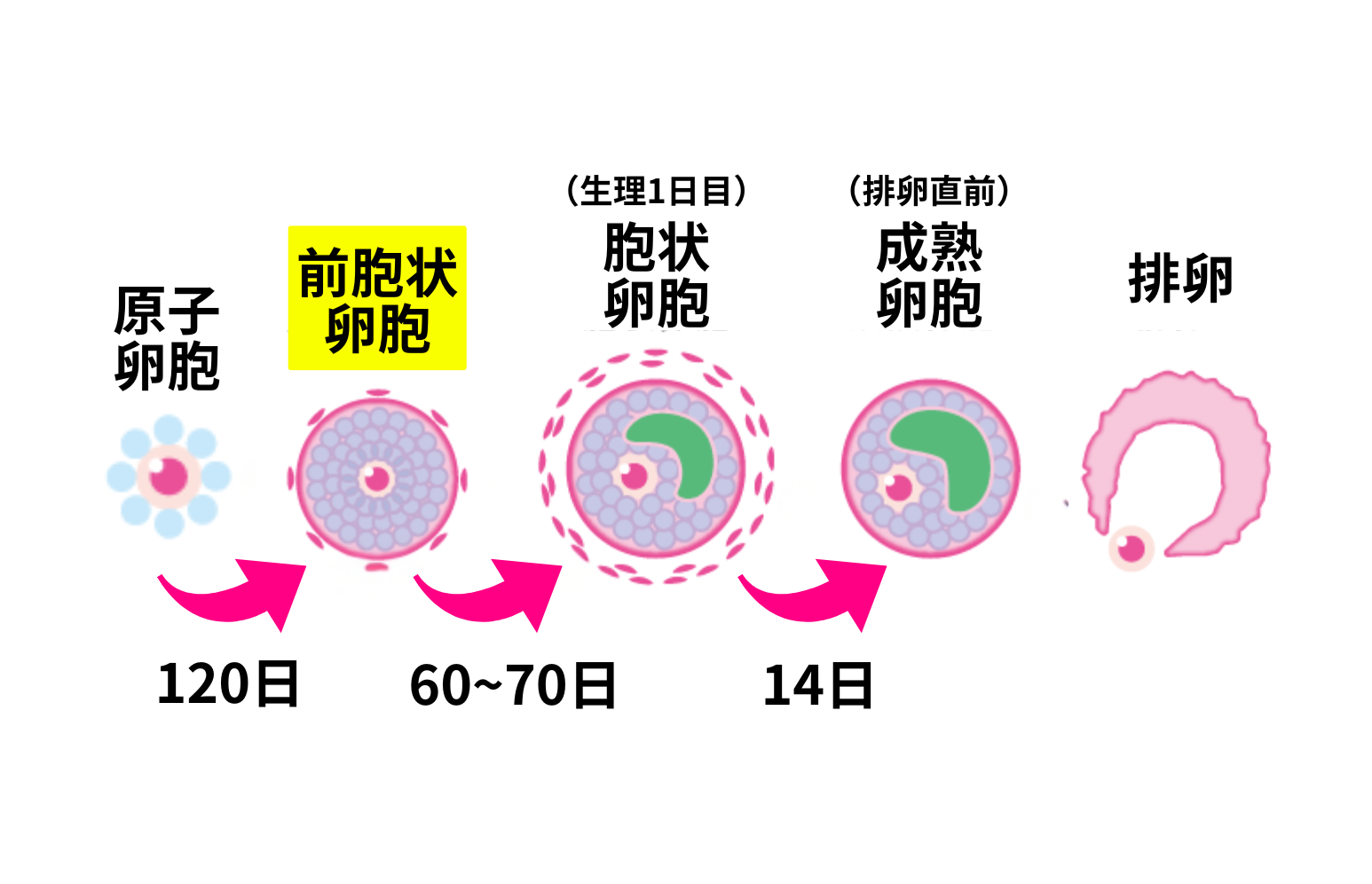 AMHが主に反映するのは「前胞状卵胞」周辺、というのがポイントです。
AMHが主に反映するのは「前胞状卵胞」周辺、というのがポイントです。「体に残っている卵子の数」
ではなく「成長段階の卵胞の目安」。
そして、
AMHは卵子の質ではなく、
あくまで数の目安です。
年齢別AMH平均値
AMHは年齢とともに低下する傾向があります。
目安として、下記の平均値が参考になります。
| 年齢 | AMH平均値 |
|---|---|
| 28歳 | 4.27 |
| 29歳 | 4.14 |
| 30歳 | 4.02 |
| 31歳 | 3.85 |
| 32歳 | 3.54 |
| 33歳 | 3.32 |
| 34歳 | 3.14 |
| 35歳 | 2.62 |
| 36歳 | 2.50 |
| 37歳 | 2.27 |
| 38歳 | 1.90 |
| 39歳 | 1.80 |
| 40歳 | 1.47 |
| 41歳 | 1.30 |
| 42歳 | 1.00 |
| 43歳 | 0.72 |
| 44歳 | 0.66 |
| 45歳 | 0.41 |
| 45歳以上 | 0.30 |
AMHが低いと
自然妊娠しにくい?
『AMHが低いから自然妊娠は難しい。すぐ体外受精をした方がいい』
こんなことを言われた経験がある方もいるかもしれません。
AMHが体外受精にステップアップ
させるための脅し文句になっている気がします…
ただ実際は、
AMHが低くても自然妊娠の確率は
下がるわけではないと考えられています。
AMHはあくまで成長段階の数の目安で、
卵子の質を数値化したものではありません。
そして、ここも大事。
低AMH=卵子の老化が進んで、
ダウン症などの先天的疾患が増えるのでは…
と不安になる方もいますが、
AMHが低いから障害を
持って生まれやすい、というのは誤解です。
AMHはあくまで数の目安の話で、
低い=卵子の質が悪いとは直結しません。
・自然妊娠の確率が下がる
・染色体異常の流産が増える
・先天的疾患のリスクが上がる
のは誤解です。
AMHが低いと
閉経は早い?
AMHが実年齢より低いと、
「閉経が早まるのでは」
「妊娠のタイムリミットが短いのでは」
と不安になりますよね。。
確かに、
実年齢よりAMHが低い場合、
閉経が早まるケースもあると考えられています。
ですが、必ずしも
そうなるわけではありません。
実際には、低AMHでも早発閉経しない
人の方が多いという報告があります。
2018年のメタ解析の報告で、
AMHが実年齢より低い場合でも
45歳未満で閉経しない人が72%
数年で閉経する可能性は、
一般的には圧倒的に低いと考えられます。
だから焦りすぎる必要はありません。
AMHが低くなる原因は?
AMHが低くなる主な原因は、
加齢による卵子の数の自然な変化です。
卵子の数は後天的に増やすことはできず、
生まれた時から数が決まっています。
生まれた時に約200万個ある卵子は、
1回の生理で200〜1,000個減っていき、
10代では30〜50万個、
20代では10万個、
30代では1〜3万個、
閉経時では1,000個程度になります。
加齢以外に卵子の数を減らす主な原因
☑️ 卵巣の手術(特にチョコレート嚢胞)
卵巣内の病変そのものに加え、嚢胞摘出術で正常卵巣組織まで一部失われることがあり、術後にAMHが有意に下がることがわかっています。
☑️ 抗がん剤・放射線治療
卵胞にダメージを与え、AMH低下やPOI(早発卵巣不全/早発卵巣機能不全)につながります。
日常生活に潜むリスク
☑️ 喫煙(受動喫煙も)
タバコに含まれる有害物質が卵巣の血流を悪化させ、卵子の老化や減少を早めます。
女性側が喫煙していなくても、受動喫煙でリスクが上がる可能性があるので、男性側が吸っていても要注意。
☑️ 食生活の乱れ
高糖質・高脂質の食生活やビタミン不足がAMHの低下に影響する報告があります。
☑️ 肥満・BMI高値
正常な方と比較して、肥満の場合AMHが低いという報告があります。
肥満は女性ホルモンバランスを乱し、卵巣機能が低下すると考えられています。
☑️ 運動不足・睡眠不足
これらでAMHが低くなる報告もあります。
卵巣機能は生活習慣の影響を受けます。
AMHの数値が
高くなる可能性は?
卵子そのものの数を増やすことはできません。
なので、加齢に応じた自然なAMHの
変化を無理に止めることはできません。
ただし、
卵巣機能が一時的に低下して
AMHが低く出ている場合は、
改善できることがあります。
AMHを上げるというより、
本来のAMHを取り戻すイメージです。
AMHが上げ下げする代表例
💡:ピル(低用量ピル)の服用
ピルを服用すると、脳が「すでに排卵した」と勘違いするため、卵胞を成熟・排卵させるホルモン(FSH・LH)が減少します。
その結果、卵胞の成長が止まり、成熟・排卵しなくなり、卵巣機能は低下状態となります。
これにより一時的に前胞状卵胞の数が減り、AMHが低下します。
ピルの服用を中止しても、3ヶ月くらいまではAMHが低下すると言われています。
AMHを上げるというより
「本来のAMHへ戻す」
ことは十分に狙えます。
なんでAMHを
検査するのか
AMH検査は、体外受精へ
ステップアップさせるための脅し文句ではありません。
不妊治療で排卵誘発剤
(卵胞の成長を促す薬)
を使用する場合に、
刺激する薬の強さをどの
程度にするかの目安として用いられます。
低AMHの場合
一般的には「低刺激法」が採用されやすいです。
高刺激は卵巣の負担が大きく、反応もしづらく、結果につながりにくいため、基本的には採用されません。
AMHが高すぎる場合(多嚢胞など)
刺激が強すぎるとOHSS(卵巣過剰刺激症候群)のリスクが高まります。
排卵誘発剤を使用する場合は、今の卵巣の状態に合ったホルモン刺激を行うことが結果につながります。
その指標の一つがAMHです。
AMHが低いと
体外受精も
妊娠しにくい?
低AMHだと「体外受精でも結果が出にくいのでは?」
という印象が強い方もいます。
でも、必ずしもそういうわけではありません。
確かに低AMHの場合、
採卵できる卵子の数は
少なくなりがちです。
結果として、
受精できない・凍結まで到達しない…
となり、
妊娠まで時間がかかることがあります。
ただ、基本的に低AMHでも
卵子の質が下がるわけではありません。
うまくいかない場合は、
・卵子そのものの質の問題
・卵巣の状態に合った
刺激方法で採卵できていない
可能性があります。
採卵できる個数が少ない分、
より技術力や医師の経験が求められるのは事実だと思います。
合わない刺激方法をしていたら、
妊娠できるものも妊娠できません。
結果につながらない時は転院も視野に入れてくださいね。
普段は1〜2個なのに、5個以上、10個近く育つ「アタリの周期」が存在します。
過去ブログもご参考ください🐈
AMHの
妊活攻略
AMHが低くても、
何の問題もなく
短期間で妊娠できる方もいます。
AMHが低い=不妊、
というわけではありません。
もしその不安があるなら、
それを抱えて妊活すること
自体がストレスなので、
まずその考えを捨てましょう。
その上で、
AMHが低い場合に意識して
ほしいのがビタミンDの摂取です。
不妊治療専門病院でも
重要視されている栄養素の一つです。
ビタミンDが減少すると
AMHが低下したり、
体外受精の妊娠率が低下する
ことが報告されています。
✍️ ビタミンD濃度と妊娠率
体外受精の際に84名の女性の
血液と卵巣内からビタミンDを測定。
血液中と卵巣内のビタミンD濃度が
相関していることが分かり、
ビタミンD濃度が
1ng/ml高くなると妊娠率が6%上昇
する報告があります。
参考文献:Fertil Steril 2010;94 1314
✍️ ビタミンDと体外受精の成功率
体外受精を受けた
500名女性の血中ビタミンD濃度を
【欠乏群】20ng/ml未満
【不足群】21-29ng/ml
【充足群】30ng/ml以上
に分けて比較。
出生率は
【欠乏群】23.2%
【不足群】27.0%
【充足群】37.7%
という結果となりました。
参考文献:Justin Chu Reprod Health.2019; 16: 105
ビタミンDは重要にも関わらず、
慢性的に不足しがちで、
血液検査でも指摘される方がたくさんいます。
ビタミンDを高める習慣は
主に日光浴と食事ですが、
それだけでは補いきれないのが現実…。
そんな時はサプリメントが一番効率的。
ただ、薬局などで手に入りやすいサプリは
十分な配合量がないことがほとんどなので注意。
最低20μg配合
されたサプリメントを取りましょう。
※摂りすぎも要注意🚨
まとめ
AMHは「卵子の質」ではなく、
成長段階の卵胞数の目安です。
低AMHでも、自然妊娠率が
下がるわけではありません。
原因で心がザワついているなら。
その不安は、今日ここで
一回置いていってください。
AMHが低くても、
授かる方はたくさんいます。
逆にAMHが高くても、
別の原因で時間がかかる方もいます。
妊活は「AMH」で決まりません。
AMHが低い場合は
・卵巣機能を下げる要因
(喫煙/食生活/肥満/睡眠不足/運動不足)を減らす
・治療の刺激法を自分の
卵巣に合う形へ最適化する
・不足しがちなビタミンDを整える
小さな一歩の積み重ねが、結果を動かします。
